Пикфлоуметрия: домашний помощник в достижении контроля над астмой

Парамонова Олеся Владиславовна, врач аллерголог-иммунолог, педиатр СПБ ГБУЗ Детская городская поликлиника N44

Введение
Бронхиальная астма представляет собой хроническое воспалительное заболевание дыхательных путей, что требует от врача не только назначения адекватной терапии, но и обучения пациента навыкам самостоятельного контроля за динамикой состояния. Простым и доступным инструментом для решения этой задачи является пикфлоуметр, измеряющий пиковую скорость выдоха (ПСВ) и позволяющий прогнозировать риск обострения. В данной статье будут рассмотрены виды пикфлоуметров, техника корректного выполнения измерения и типичные ошибки, возникающие при проведении процедуры.
1. История метода
Измерение пиковой скорости выдоха как клинический метод стало возможным после создания специализированного прибора. В середине XX века британским инженером-биомедиком Василием Мартином Райтом был разработан первый пикфлоуметр. Первоначально устройство было громоздким и использовалось преимущественно в стационарах. Позднее появилась карманная (миниатюрная) версия, что позволило проводить измерения в домашних условиях и на рабочих местах.
2. Виды пикфлоуметров
Современные пикфлоуметры представлены двумя основными типами, каждый из которых имеет свои конструктивные особенности и области применения.
2.1 Механические пикфлоуметры
Механические приборы являются классическими устройствами. Их конструкция включает полую трубку (цилиндр или прямоугольный параллелепипед), подвижный указатель (бегунок) и измерительную шкалу. Принцип действия основан на перемещении пластины или бегунка под действием потока выдыхаемого воздуха; достигнутое значение фиксируется на шкале.
Преимущества механических моделей:
- автономность (отсутствие необходимости в элементах питания);
- надежность и устойчивость к внешним воздействиям;
- простота очистки и дезинфекции.
Диапазоны измерений различаются для разных возрастных групп:
- для детей (обычно ростом до 135 см): шкала до 350–410 л/мин;
- для взрослых (ростом выше 135 см): шкала до 750–810 л/мин.

2.2 Электронные (цифровые) пикфлоуметры
Электронные пикфлоуметры оснащены встроенными датчиками, которые автоматически регистрируют скорость воздушного потока и отображают результат в цифровом виде на жидкокристаллическом экране.
Дополнительные возможности электронных моделей:
- сохранение результатов предыдущих измерений в памяти устройства;
- автоматический расчет суточной вариабельности;
- интеграция с мобильными приложениями для ведения электронного дневника и передачи данных лечащему врачу;
- настройка индивидуальных целевых зон с цветовой индикацией (зеленая, желтая, красная зоны).
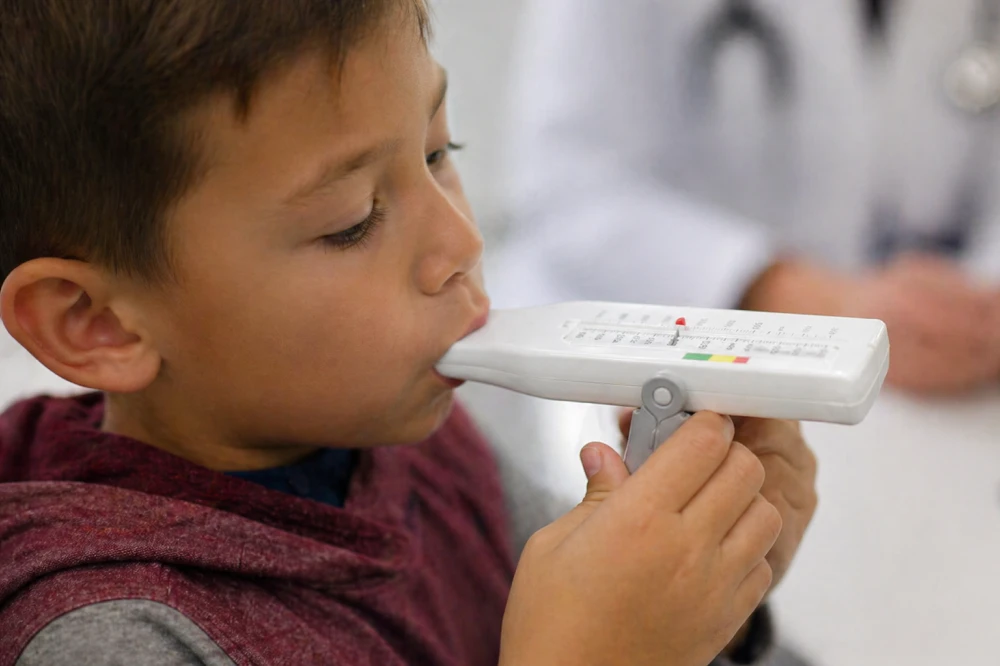
3. Техника проведения процедуры у детей
Пикфлоуметрия у детей сопряжена с дополнительными трудностями, связанными с необходимостью понимания и правильного выполнения дыхательного маневра.
3.1 Стандартизированный алгоритм измерения
- Исходное положение: пациент находится в положении стоя с выпрямленной спиной. Голова слегка приподнята, дыхательные пути свободны. Измерения в положении сидя или лежа могут давать заниженные результаты.
- Подготовка прибора: указатель (бегунок) устанавливается в нулевое положение. Следует убедиться в исправности прибора.
- Максимальный вдох: пациент делает максимально глубокий вдох, набирая полные легкие воздуха.
- Плотный захват мундштука: мундштук плотно обхватывается губами, язык не должен перекрывать отверстие. Для детей предпочтительны мундштуки округлой формы.
- Форсированный выдох: без задержки дыхания после вдоха осуществляется максимально быстрый и сильный выдох («одним импульсом»).
- Фиксация результата: показание считывается со шкалы. Указатель возвращается в нулевое положение.
- Повторение измерений: процедура повторяется трижды с короткими интервалами для отдыха (30–60 секунд).
- Регистрация наилучшего результата: в дневник наблюдения записывается максимальное значение из трех попыток.
3.2 Частота измерений
- Плановая оценка: дважды в сутки (утром и вечером) до приема ингаляционных препаратов для лечения астмы.
- При подозрении на профессиональную астму у взрослых: не менее 4 раз в течение рабочей смены на протяжении 3–4 рабочих недель с последующим сравнением с показателями в выходные дни.
4. Типичные ошибки выполнения маневра у детей и методы их коррекции
Исследования показывают, что значительная часть как взрослых, так и юных пациентов не соблюдают правильную технику пикфлоуметрии. Ниже представлен систематический анализ наиболее частых ошибок у детей и подходы к их исправлению.
4.1 Неполный вдох
- Характер ошибки: пациент не достигает максимального объема легких перед выдохом.
- Клинические последствия: систематическое занижение показателей ПСВ, ложное впечатление о нарастании бронхиальной обструкции.
- Методы коррекции:
- визуальная демонстрация правильного вдоха с максимальным поднятием грудной клетки;
- использование игровых приемов: «надуй шарик», «задуй свечу на торте»;
- командная инструкция: «Сделай самый глубокий вдох, какой только можешь».
4.2 Недостаточное усилие на выдохе
- Характер ошибки: выдох выполняется недостаточно форсированно («щадящий» выдох).
- Клинические последствия: занижение ПСВ, гипердиагностика обструкции, необоснованное увеличение объема терапии.
- Методы коррекции:
- объяснение принципа: «Выдохни так, словно тушишь свечу с расстояния вытянутой руки»;
- демонстрация правильного выдоха самим врачом или родителем;
- поощрение попыток с вербальной поддержкой («Сильнее!», «Быстрее!»);
- использование звуковой обратной связи (характерный звук при правильном выдохе).
4.3 Участие языка и щечной мускулатуры
- Характер ошибки: воздух задерживается в полости рта («за щекой») перед выдохом или выдыхается с участием мышц щек, а не грудной клетки (так называемый «выдох с набуханием щек»).
- Клинические последствия: артефактное повышение показаний ПСВ (за счет дополнительного объема воздуха из ротовой полости), маскировка истинной бронхиальной обструкции.
- Методы коррекции:
- контроль положения языка (кончик языка — за нижними зубами);
- обучение правильному захвату мундштука: губы плотно смыкаются, щеки напряжены;
- визуальный контроль: при правильном выполнении щеки не раздуваются.
4.4 Выполнение только одной попытки
- Характер ошибки: ограничение одним измерением вместо трех рекомендованных.
- Клинические последствия: невозможность оценить воспроизводимость результатов; риск фиксации случайного (нерепрезентативного) значения.
- Методы коррекции:
- объяснение важности трехкратного измерения;
- организация процесса: после первого выдоха делается пауза 30–60 секунд;
- ведение дневника с обязательной регистрацией всех трех значений с выделением лучшего.
4.5 Выдох через нос или неплотное прилегание губ
- Характер ошибки: неплотное прилегание губ к мундштуку, утечка воздуха через нос.
- Клинические последствия: занижение ПСВ, нестабильность результатов.
- Методы коррекции:
- использование назального зажима (клипсы) у детей с привычкой дышать носом;
- проверка герметичности: при правильном захвате слышен только выдох через мундштук;
- для маленьких детей — использование мундштука округлой формы, лучше соответствующей анатомии.
4.6 Задержка дыхания между вдохом и выдохом
- Характер ошибки: пауза между завершением вдоха и началом выдоха.
- Клинические последствия: потеря эластической тяги легких, занижение ПСВ.
- Методы коррекции:
- инструкция: «Вдохни и сразу же выдохни, не задерживая дыхание»;
- выполнение маневра под счет: «Вдох — выдох» без паузы.
5. Ведение дневника пикфлоуметрии
Лучшее значение из трех попыток вносится в дневник. Измерения должны проводиться ежедневно не менее трех-четырех недель. При использовании механического пикфлоуметра дневник, как правило, ведется в бумажном формате. Также существуют специальные приложения для смартфона, где можно вести записи. При использовании электронного пикфлоуметра доступна синхронизация с компьютером и ведение электронного дневника.
Лучшее значение ПСВ вносится в таблицу в виде точки напротив соответствующего значения шкалы, затем эти отметки соединяются в график, что позволяет наглядно оценить вариабельность дыхательного потока в зависимости от различных состояний: вирусной инфекции, физической нагрузки, контакта с аллергеном.
6. Интерпретация результатов
Пикфлоуметрию можно применять как с целью постановки диагноза бронхиальной астмы, так и с целью контроля проводимой терапии. При хорошем контроле над заболеванием разброс значений минимален, график пикфлоуметрии приближается к горизонтальной прямой с незначительными скачками.
6.1 Диагностические критерии
Суточная вариабельность ПСВ рассчитывается по формуле: (вечерний ПСВ — утренний ПСВ) / средний ПСВ за сутки × 100%
Диагностический критерий (подтверждение бронхиальной астмы):
- у детей: средняя суточная вариабельность >13%;
- у взрослых: средняя суточная вариабельность >20%.
6.2 Зоны контроля (система «светофор»)
Для определения индивидуальных зон пикфлоуметрии используется среднее арифметическое значение между лучшим и худшим показателем за две-четыре недели ведения дневника.
Зона: Зеленая 80–100% от среднего значения Интерпретация: Адекватный контроль над заболеванием Тактика: Продолжение базисной терапии в обычном режиме
Зона: Желтая 50–80% от среднего значения Интерпретация: Снижение контроля Тактика: Усиление терапии (увеличение дозы или частоты ингаляций) согласно индивидуальному астма-плану
Зона: Красная < 50% Интерпретация: Тяжелая бронхиальная обструкция Тактика: Немедленное применение бронхолитика короткого действия и экстренное обращение к врачу
Дополнительный предиктор обострения: увеличение суточных колебаний ПСВ более чем на 30% или снижение индивидуального лучшего показателя более чем на 20% расценивается как предиктор надвигающегося обострения.

Заключение
Пикфлоуметрия представляет собой доступный и информативный метод мониторинга бронхиальной астмы, позволяющий объективизировать контроль заболевания и своевременно выявлять угрозу обострения. Успешное применение метода в педиатрической практике требует учета возрастных особенностей, тщательного обучения технике маневра и регулярного контроля со стороны медицинского персонала. Правильно организованный мониторинг пиковой скорости выдоха способствует оптимизации терапии, снижению частоты обострений и улучшению качества жизни пациентов.
Список литературы
- Российская ассоциация аллергологов и клинических иммунологов, Российское респираторное общество, Союз педиатров России, Ассоциация врачей и специалистов медицины труда. Бронхиальная астма. Клинические рекомендации. М., 2024. 204 с. (утв. Минздравом РФ, протокол № 37 от 22.08.2024). [Документ предоставлен пользователем].
- Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention. Updated 2024. Available from: www.ginasthma.org.
- Wright BM. A miniature Wright peak flow meter. Br Med J. 1978;2(6135):1627-1628.
- Stamatović D, et al. Effects of nonlinear error correction of measurements obtained by peak flowmeter using the Wright Scale to assess asthma attack severity in children. Srp Arh Celok Lek. 2007;135(5-6):283-289. PMID: 17633319.
- Thamjamratsri K, et al. Longitudinal study on peak expiratory flow monitoring and its impact on quality of life in childhood asthma. J Asthma. 2025;62(3):525-532. doi: 10.1080/02770903.2024.2414343. PMID: 39401135.
- Healy L, Simpson AJ, Wang R, et al. Evaluating recent changes to paediatric asthma diagnostic guidance from GINA and NICE. Thorax. 2025;80(Suppl 2):A37.
- Miller MR, et al. The accuracy of portable peak flow meters. Thorax. 1992;47(11):904-909.
- Flexicare Medical Limited. What meter do I have? A guide to peak flow meter types, scales and ranges. 2024. Available from: https://flexicare.com


